在门诊中,经常会遇到一些被踝关节疼痛长期折磨的患者。他们中很多人是因为一次不经意的扭伤,或是长期的过度运动,导致距骨出现缺血性坏死或严重的创伤性关节炎。当软骨磨损殆尽,骨头磨骨头的感觉,光是想想都觉得疼痛难忍。过去,面对终末期踝关节关节炎,很多患者最终不得不选择踝关节融合术。虽然融合术能根治疼痛,但它牺牲了踝关节的活动度,会给患者的行走、下蹲等日常生活带来诸多不便。随着医学技术的发展,尤其是随着医学的发展向着“保留与重建”理念的迈进,踝关节的保关节治疗迎来了新的曙光。
什么是距骨部分置换?为何需要它?
距骨,是连接小腿和足部的重要“枢纽”,它承担着将全身重量均匀传递到足部的重任。其表面约三分之二被关节软骨覆盖,血供又相对脆弱,因此一旦受损(如严重骨折、长期酗酒、使用激素或特发性坏死),非常容易发生塌陷和坏死。当距骨的损伤局限于内侧或外侧的某一个“分区”时,如果进行全踝关节置换,对患者来说创伤较大,且可能损失部分健康结构;如果做融合术,代价又太大。此时,距骨部分置换术就体现出了其“精准治疗”的优势。这种手术就像给坏掉的牙齿补一颗牙套,而不是拔掉整颗牙。它只替换掉坏死的距骨部分(通常是内侧穹窿或外侧穹窿),用高度耐磨的金属假体将其重建起来,同时完整保留了距骨的健康部分以及踝关节周围的韧带结构。其核心优势在于:用最小的创伤,解除疼痛,并最大限度地保留踝关节原有的功能和活动度。
真实病例分享:从痛苦踌躇到重获新生
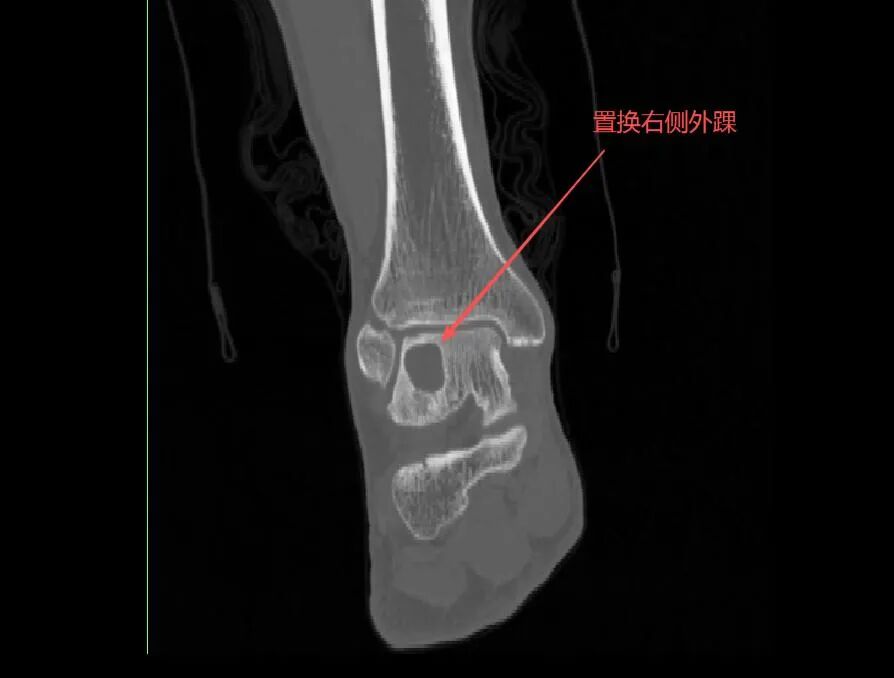
不久前,长治二院接诊了一位64岁的男性患者。患者年轻时因工作量较大。近两年来,他的右踝内侧疼痛逐渐加重,行走较长距离后疼痛难忍,有时疼痛起来难以忍受。X光片和CT显示,他的距骨外侧穹窿区域出现了大范围的囊性变和塌陷(Hepple分型V期),而距骨内侧和胫骨侧的软骨却相对完好。
患者充满焦虑:“医生,如果做了融合术,脚踝不能活动了,以后还怎么工作、怎么旅游?”
面对他的诉求,团队经过详细的体格检查和三维CT重建评估,认为他非常适合做距骨外侧部分置换术。在与张先生及其家属充分沟通后,他决定接受手术。
手术过程:精准的“镶嵌”艺术
距骨部分置换术对手术精度要求极高,可以称之为骨科领域的“微雕艺术”。手术过程大致分为以下几个关键步骤:
1.显露病灶:在麻醉生效后,我们在踝关节内侧做一个小切口,逐层分离,保护好周围的血管神经,精准暴露距骨内侧的坏死区域。
2.精准截骨:根据术前3D打印规划(或术中导航/导板技术),我们使用特殊器械,将坏死的距骨内侧穹窿进行精准的“勺状”截骨,去除所有坏死骨质,直到露出健康的、血运良好的骨面。这一步非常关键,决定了假体植入后的稳定性。
3.试模与植入:在骨缺损处植入相应尺寸的试模,测试踝关节的活动度、稳定性以及软组织张力是否合适。确认无误后,将永久性的金属假体(通常由钴铬钼合金或钛合金制成)紧密地嵌入准备好的骨槽中。
4.缝合与康复:用生理盐水反复冲洗切口,逐层缝合。整个手术耗时约1.5小时,出血量很少。
医学的进步,让我们对疾病的治疗从“切除”走向“重建”,从“一刀切”走向“个体化”,距骨部分置换,正是这一理念在足踝外科领域的生动实践。
 首页 > 重点部门 > 长治市第二人民医院
首页 > 重点部门 > 长治市第二人民医院